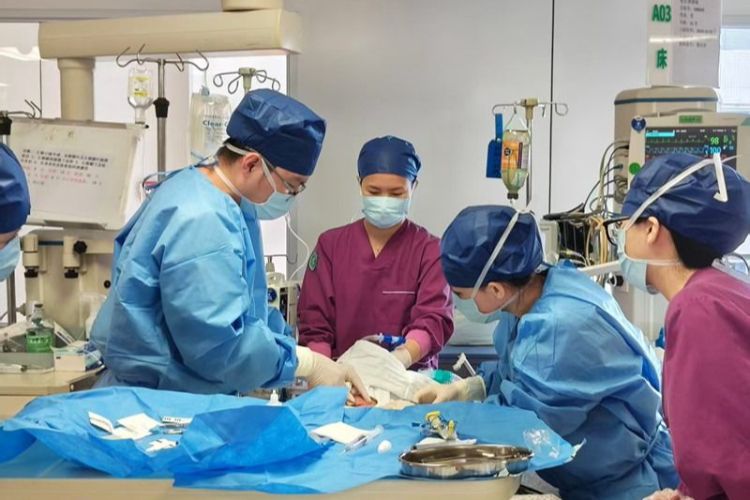
大年初七,年的味道还飘在走廊里,中山市第六人民医院(火炬开发区人民医院)ICU的灯光却一如既往地雪亮。上午9:30分左右,一阵急促的电话铃声刺破了监护仪规律的滴答声——呼吸科请求紧急会诊,一名患者突发气促,血氧正在快速下降。
正在呼吸科会诊的黄咏峰医生第一时间赶到患者床边。此时患者已呈张口抬肩的窘迫状态,口唇发绀,指尖血氧饱和度跌至70%仍在往下走。黄咏峰迅速评估:气道梗阻明确,常规手段无法维持氧合,必须立即转入ICU抢救!
没有一秒钟可以耽搁,患者紧急转运至ICU。球囊面罩加压给氧、心电监护、建立静脉通道——所有抢救动作几乎在同一时间展开。然而,单纯的无创通气无法打开那条正在闭合的生命通道,血氧还在掉,60%、55%、50%……必须马上建立人工气道!
“准备可视喉镜,快!”
副主任医师颜南光接过喉镜,轻轻探入患者口腔。然而,视野里出现的画面让在场所有人都僵住了——声门前,一个巨大的菜花样肿物几乎完全堵塞了气道入口,肿物表面还有活动性渗血,正常的声门结构完全无法辨认。这种情况,常规的气管插管根本不可能完成。
“换纤支镜!”
副主任医师朱建宏迅速到位,纤细的气管镜探下去,试图从肿物边缘寻找一丝缝隙。清晰的视野进一步证实了判断:这是一个声门区巨大肿瘤,已完全阻塞气道。但肿物位置刁钻,随着呼吸微微摆动,每一次尝试都被挡了回来。监护仪上的数字还在无情地往下掉:45%、42%、40%——血氧饱和度跌破了生死线。患者的嘴唇已经变成青紫色,胸廓起伏越来越弱,心电监护开始出现心律失常的警示。
空气凝固了。所有人的目光都聚焦在患者身上,家属还没有联系上,但时间不会等待任何人。ICU医生太清楚40%的血氧意味着什么——心跳随时会停,大脑缺氧超过4分钟就会造成不可逆的损伤。此刻,任何犹豫都是在把患者往死神手里推。
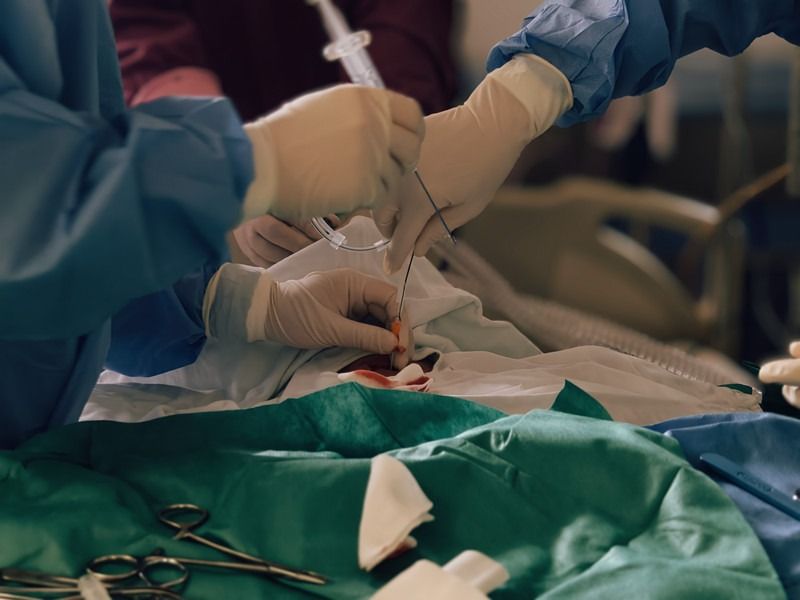
“不等了!立刻气管切开!”
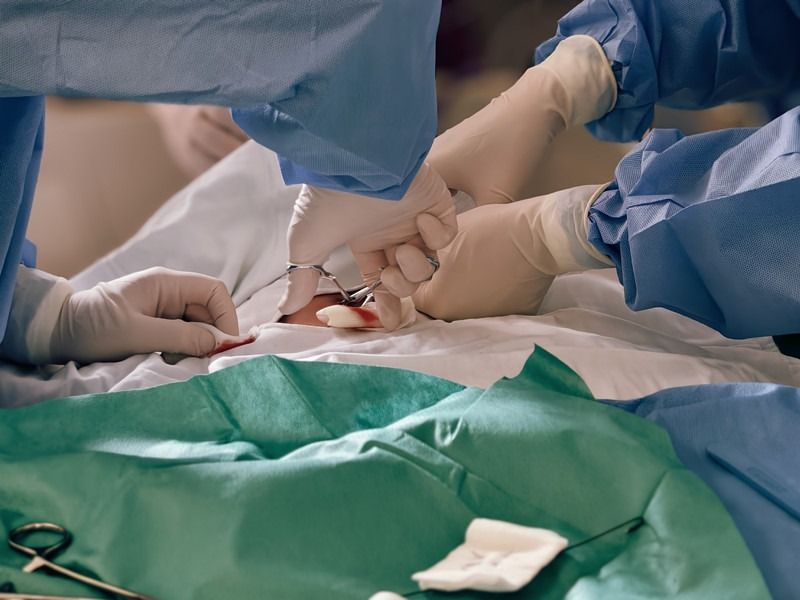
苏小虎主治医师早已做好准备,气管切开包已经铺开。消毒、麻醉——实际上已经来不及等麻药完全起效,患者濒临窒息的状态本身就是最大的麻醉风险。手术刀划开皮肤,逐层分离皮下组织、颈前肌群,暴露气管前壁。指尖触摸着气管软骨环,能感受到患者颈动脉微弱的搏动,那是生命最后的呼救。
“切开!”
一刀精准划开气管第二、三软骨环,撑开切口的一瞬间,一股憋了太久的浊气伴着血沫喷涌而出。苏小虎迅速置入气管套管,接上呼吸机,气囊充气——就在这一连串动作完成的下一秒,呼吸机屏幕上开始出现规律的呼吸波形,血氧饱和度从40%开始缓慢爬升:50%、60%、75%、88%……患者的嘴唇慢慢恢复血色,心电监护上的波形也稳定下来。
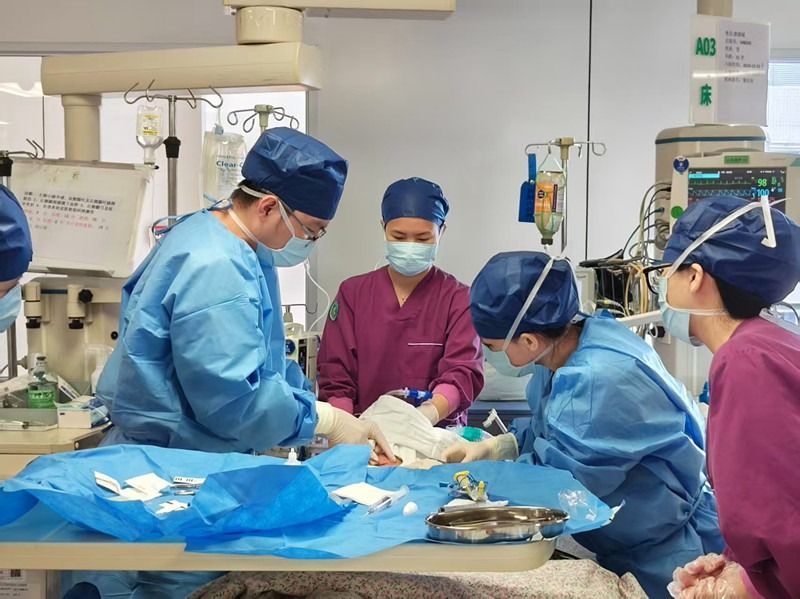
直到这时,大家才发现额头的汗已经滴进了眼睛里。抬头看看墙上的钟,从决定气管切开到置管成功,整个过程不到三分钟。但这三分钟,是从死神手里硬生生抢回来的。
一个小时后,家属匆匆赶到。当得知患者转危为安的消息时,连说谢谢,泪水在眼眶里打转。
整个抢救过程中,医院始终没有联系上家属——按照规定,有创操作需要家属签字,可当时那种情况,如果等找到家属再签字,病人早就没了。当生命悬于一线,当每一秒都关乎生死,医生的职责就是冲上去,替那些不能做决定的人做决定,替那些来不及赶到的人守住他们的亲人。
复盘这次抢救,从黄咏峰在呼吸科的敏锐判断、果断转运,到颜南光第一时间插管探查、发现肿物,朱建宏迅速到位、纤支镜明确病因,再到苏小虎危急时刻一刀救命,每一个环节无缝衔接。球囊通气维持氧合、迅速判断无法常规插管、纤支镜明确肿瘤阻塞、果断改为气管切开、团队配合行云流水——但凡犹豫一秒钟,结局都可能改写。而这背后,是ICU团队日复一日的应急演练,是气管切开术烂熟于心的肌肉记忆,更是“生命至上”这四个字刻进骨子里的信念。
夜深了,患者生命体征平稳,家属在监护室外守了一夜。查完房,在值班记录上写下:正月初七,气管切开术后,病情稳定,继续监护。
窗外,远处还有零星的烟花声。年还没过完,ICU团队却放弃了与家人团聚的时光,坚守岗位,寸步不离。对于ICU的医生来说,每一个能安安稳稳度过的日子,都是好年。
编辑 徐世球 二审 黄启艳 三审 林志强